Vecāku novērojumu nozīme smagu bakteriālu infekciju savlaicīgā atpazīšanā bērniem ar drudzi
Vecāku novērojumu nozīme smagu bakteriālu infekciju savlaicīgā atpazīšanā bērniem ar drudzi
Kopsavilkums
Drudzis bērniem ir viens no biežākajiem vizīšu iemesliem neatliekamās palīdzības nodaļā. Lai gan lielākajā daļā gadījumu to izraisa pašlimitējošas vīrusu infekcijas, līdz 22 % gadījumu drudža cēlonis var būt smaga bakteriāla infekcija (SBI), kas vēl joprojām ir būtisks bērnu mirstības iemesls. Lielas pacientu plūsmas apstākļos nepieciešams agrīni atpazīt tos bērnus, kuriem iespējama SBI. Kā viens no faktoriem, kas varētu norādīt par SBI iespējamību bērnam, literatūrā minētas vecāku paustās bažas par atšķirīgu slimības gaitu.
Pētījuma mērķis ir izvērtēt vecāku bažu un specifisku novērojumu par bērna uzvedības izmaiņām nozīmi SBI atpazīšanā.
Prospektīvā novērojošā pētījumā tika iekļauti bērni ar drudzi, kas vērsās pēc palīdzības Bērnu klīniskajā universitātes slimnīcā kopā ar viņu vecākiem. Vecāku viedoklis par bērna saslimšanu, kā arī vecāku novērojumi saslimšanas laikā tika izzināti, izmantojot aptaujas anketas un daļēji strukturētas intervijas. Tika analizēta vecāku vērtējuma un novērojumu saistība ar paaugstinātu SBI iespējamību.
Pētījumā piedalījās 66 pacienti vecumā no viena mēneša līdz 15 gadu vecumam, kā arī viņu vecāki. 25 (38 %) pacientiem tika diagnosticēta SBI. Vecāku vērtējums par atšķirīgu slimības gaitu statistiski ticami biežāk liecināja par SBI bērnam (OR 4,87; 95 % TI 1,24–19,20; p = 0,02). Citām vecāku novērotajām pazīmēm (paātrināta un virspusēja elpošana, izmainīta ādas krāsa, stenēšana un vaidēšana, atteikšanās no iemīļotajām aktivitātēm, raudulīgums, uzbudināmība, miegainība, atteikšanās ēst vai dzert, samazināta urinācija) statistiski ticama saistība ar SBI netika pierādīta. Intervijās vecāki pauda satraukumu arī par paaugstinātu bērna ķermeņa temperatūru. Dažu vecāku satraukumu vairoja, viņuprāt, nepietiekamais bērna saslimšanas būtības skaidrojums no medicīnas darbinieku puses, kā arī viņu viedokļa neņemšana vērā bērna saslimšanas smaguma izvērtēšanas procesā.
Vecāku viedoklis par to, ka saslimšana notiek atšķirīgi, vērtējams kā būtiska pazīme, kas varētu liecināt par paaugstinātu SBI iespējamību bērnam. Taču vecāku bažu izvērtēšanā jāņem vērā arī citi ietekmējošie faktori, tādi kā uzskati par drudža bīstamību vai pieredze komunikācijā ar veselības aprūpes speciālistiem.
Ievads
Drudzis ir viens no biežākajiem ārsta apmeklējuma iemesliem bērniem. Attīstītajās valstīs 10–22 % gadījumu neatliekamās palīdzības nodaļas apmeklējumu iemesls bērniem ir tieši drudzis (Alpern, 2006; Massin, 2006; Sands, 2012). Lielā daļā situāciju drudža cēlonis bērniem ir pašlimitējošas vīrusu infekcijas, kas neprasa specifisku medicīnisku iejaukšanos, taču drudzis var būt arī agrīns smagu bakteriālu infekciju (SBI) simptoms. SBI starptautiskajā literatūrā tiek definētas kā bakteriēmija, bakteriāls meningīts, pneimonija, komplicēta urīnceļu infekcija, osteomielīts, ādas un mīksto audu infekcijas, bakteriāls gastroenterīts, intraabdomināla infekcija un pozitīva bakterioloģiskā kultūra parasti sterilā ķermeņa šķidrumā (Bleeker, 2001; Van den Bruel, 2010). To biežums bērniem ar drudzi variē no mazāk nekā 1 % primārās veselības aprūpes līmenī līdz pat 25 % neatliekamās palīdzības nodaļās (Thompson, 2012).
Pasaulē, tostarp arī attīstītajās valstīs, bakteriālas infekcijas vēl joprojām ir nozīmīgs bērnu mirstību izraisošs faktors (Liu, 2012). Piemēram, Apvienotajā Karalistē 2010. gadā tās bija iemesls 9 % nāves gadījumu bērniem no viena līdz četru gadu vecumam, kā arī 7 % nāves gadījumu bērniem piecu līdz deviņu gadu vecumā (Wolfe, 2014). Iepriekšējo gadu laikā globāla mēroga iniciatīvas Surviving Sepsis Campaign (SSC) rezultātā atkārtoti publicētas starptautiskas sepses un septiska šoka vadlīnijas, kurās īpaši uzsvērta nepieciešamība pēc agrīnas sepses un smagu infekciju atpazīšanas un nekavējošas empīriskas antibakteriālas terapijas uzsākšanas (Dellinger, 2013). Novērots, ka novēlota antibakteriālās terapijas uzsākšana bērniem ar sepsi ir mirstību veicinošs faktors (Boscia, 2016). Arī jaunā Sepsis-3 konsensus definīcija pieaugušajiem īpaši uzsver, ka sepses inducēta orgānu disfunkcija var būt okulta un tās attīstības iespējamība apsverama ikvienam pacientam ar infekciju (Singer, 2016).
Augstas pacientu ar drudzi plūsmas apstākļos gan bērnu primārajā aprūpē, gan slimnīcu neatliekamās palīdzības nodaļās ārsta pienākums un atbildība ir mazināt satraukumu un sniegt rekomendācijas tiem vecākiem, kuru bērni, visticamāk, slimo ar pašlimitējošām saslimšanām, kā arī diferencēt tos pacientus, kuriem ir paaugstināta bakteriālu infekciju iespējamība un nepieciešami papildu izmeklējumi un agrīni uzsākta antibakteriālā terapija.
Apvienotajā Karalistē uz pierādījumiem balstītu vadlīniju veidojoša organizācija National Institute for Health and Care Excellence (NICE) ieviesusi uz pierādījumiem un konsensu balstītu “luksoforu gaismas sistēmu” kā rīcības algoritmu bērnu ar drudzi līdz piecu gadu vecumam izvērtēšanā, izmeklēšanā un ārstēšanā (Davis, 2013), kas daļēji balstīta uz starptautiski pieņemto Jeila novērojumu skalu (Yale Observation Scale) (McCarthy, 1982). Citās lielu pacientu skaitu iekļaujošās publikācijās minētas arī klīniskās pazīmes, kuru esamība liecina par paaugstinātu SBI iespējamību bērnam ar drudzi, starp tām nosaukta cianoze, paātrināta elpošana, mikrocirkulācijas traucējumi un petehiāli izsitumi (Van den Bruel, 2010). Tomēr jāņem vērā, ka bērna izvērtēšana saslimšanas agrīnajā stadijā ir apgrūtināta, jo šajā laikā drudzis var būt vienīgais simptoms un par smagu infekciju liecinošās slimības pazīmes bieži vēl neizpaužas. Turklāt bērnu vecākiem Latvijā ir vērojama savā ziņā unikāla tendence bērnus vest uz neatliekamās palīdzības nodaļām ļoti agrīnā slimības stadijā, kad bez drudža citas klīniskās pazīmes bērnam nav vēl manifestējušās.
Kādā Beļģijā veiktā pētījumā kā faktori, kas papildus specifiskām klīniskām pazīmēm efektīvi palīdz atpazīt SBI, minēts arī “klīnicista instinkts” (angļu val. something is wrong, gut feeling) (subjektīva sajūta vai pārliecība, ka bērnam ir smaga saslimšana, pat ja nav novērotas literatūrā minētās “sarkanā karoga” pazīmes), kā arī vecāku bažas par atšķirīgu slimības gaitu (angļu val. different illness) (Van den Bruel, 2007; Van den Bruel, 2010). Iepriekš šajā pašā reģionā tika veikts kvalitatīvs pētījums, kurā daļēji strukturētu interviju veidā tika izzināti vecāku novērojumi par viņu bērniem, kuri bija stacionēti ar dažādām SBI, uzvedības izmaiņām pirms bērna ievietošanas slimnīcā. Kā biežākie novērojumi tika minēti miegainība, viegla uzbudināmība, izmainīts raudāšanas raksturs (vaidēšana, stenēšana), kā arī netipiska slimības gaita (Van den Bruel, 2005).
Kādā citā kvalitatīvā pētījumā Velsā, Apvienotajā Karalistē, bērnu ar SBI vecāki minēja līdzīgus novērojumus, taču aprakstītajos gadījumos palīdzība tikusi sniegta novēloti; kā viens no aizkavēšanās iemesliem tika minēta vecāku bažu neņemšana vērā pacientu stāvokļa izvērtēšanā primārās veselības aprūpes etapā (Francis, 2011). Starptautiska pētnieku grupa, validējot Apvienotās Karalistes Nacionālā veselības un klīniskās izcilības institūta (National Institute for Health and Care Excellence – NICE) “luksoforu gaismas” izvērtēšanas algoritma spēju atpazīt SBI, iesaka to papildināt, bērna stāvokļa izvērtēšanā ņemot vērā arī vecāku bažas par bērna saslimšanu (Kerkhof, 2014). Ņemot vērā iepriekš citviet pētīto iespējami nozīmīgo vecāku lomu SBI atpazīšanā bērniem, arī Latvijā tika saskatīta pētnieciska aktualitāte izzināt vecāku, kā savus bērnus vislabāk pazīstošo personu, novērojumu nozīmi SBI agrīnā identificēšanā.
Darba mērķis
Izvērtēt vecāku novērojumu (bažu par atšķirīgu slimības gaitu, kā arī specifisku novērojumu par bērna uzvedības izmaiņām saslimšanas laikā) nozīmi SBI atpazīšanā bērniem ar drudzi.
Materiāls un metodes
Prospektīvā novērojošā pētījumā tika iekļauti bērni, kuri laika periodā no 2016. gada 1. novembra līdz 2017. gada 1. aprīlim vērsās pēc palīdzības Bērnu klīniskās universitātes slimnīcā (BKUS) ar sūdzībām par drudzi un kuri atbilda iekļaušanas kritērijiem, kā arī viņu vecāki.
Iekļaušanas kritēriji:
- sūdzības par ķermeņa temperatūru virs 38 °C vai dati par ķermeņa temperatūru virs 38 °C pēdējo trīs dienu laikā;
- bērna vecums no 0 līdz 18 gadiem.
Izslēgšanas kritēriji:
- bērni ar primāru vai sekundāru imūndeficītu;
- bērni ar hematoonkoloģiskām saslimšanām;
- vecāku atteikšanās no dalības pētījumā.
Pēc pieejamības tika iekļauti gan bērni, kuri bija vērsušies pēc palīdzības Neatliekamās palīdzības un observācijas nodaļā, gan arī bērni, kas uz BKUS tika pārvesti no citām ārstniecības iestādēm. Pacientu iekļaušana notika BKUS noritošo pētījumu “Personalizētā riska izpēte febrilu saslimšanu gadījumā, lai uzlabotu to ārstēšanu Eiropas Savienībā” (Personalised Risk assessment in febrile illness to optimise Reallife Management across the European Union, PERFORM), kā arī valsts pētījumu programmas “Biomedicīna sabiedrības veselībai (BIOMEDICINE)” projekta “Akūtu un hronisku slimību kompleksa izpēte bērniem diagnostikas un ārstēšanas algoritmu izstrādei slimnieku mirstības samazināšanai, dzīvildzes pagarināšanai, dzīves kvalitātes un sabiedrības veselības uzlabošanai” – ietvaros.
Datu iegūšana. Pētījuma vajadzībām tika ievākti dati par vecāku izjūtām un novērojumiem bērna saslimšanas laikā, izmantojot divus instrumentus: aptaujas anketu un daļēji strukturētas intervijas.
Aptaujas anketā tika iekļauti jautājumi par bērna iepriekšējām saslimšanām, slimošanas biežumu, kā arī par vecāku vecumu, izglītības līmeni un bērnu skaitu ģimenē. Vecāki tika aptaujāti par literatūrā minētajiem biežākajiem novērojumiem bērniem ar smagām infekcijām; šīs pazīmes tika atlasītas, balstoties uz iepriekš publicētu sistemātisku literatūras apskatu (Van den Bruel, 2010) un kvalitatīvā pētījumā apkopotajiem novērojumiem (Van den Bruel, 2005).
Pēc aptaujas aizpildīšanas vecāki tika uzaicināti dalībai daļēji strukturētā, kvalitatīvā intervijā, kuras laikā tika ievākta detalizētāka informācija par vecāku novērojumiem, izjūtām un uzskatiem. Iegūto datu precīzākai analīzei ar vecāku piekrišanu tika veikts intervijas audioieraksts.
Bērna stāvoklim tika sekots līdzi visā atrašanās laikā BKUS, ievācot datus par nozīmīgākajiem izmeklējumiem diagnozes precizēšanai un iznākuma dokumentēšanai.
Pētījuma veikšanā tika ievērotas bioētikas normas, un tas ir apstiprināts Centrālajā medicīnas ētikas komitejā.
Iznākums. Kā primārais iznākums tika minēta SBI esamība vai neesamība. Šajā pētījumā SBI tika definēta kā bakteriēmija, bakteriāls meningīts, radioloģiski apstiprināta pneimonija, komplicēta urīnceļu infekcija, kā arī osteomielīts un bakteriāla infekcija ar pozitīvu bakterioloģisko uzsējumu parasti sterilā ķermeņa šķidrumā. Pacientu vecāku novērojumi tika salīdzināti starp abām pacientu grupām – bērniem ar SBI (turpmāk SBI grupa) un bez tās (turpmāk grupa bez SBI), tika analizēta saistība starp atsevišķiem vecāku novērojumiem šo grupu pacientiem un SBI iespējamību.
Datu apstrāde. Pētījumā ievāktie kvantitatīvie dati tika analizēti, izmantojot IBM SPSS Statistics un programmu Microsoft Excel. Lai izvērtētu atsevišķu novērojumu iespējamo saistību ar SBI varbūtību, tika aprēķināta diagnostiskās varbūtības izredžu attiecība (diagnostic odds ratio). Statistiskā ticamība tika noteikta, izmantojot Pīrsona hī kvadrāta (χ2) testu vai Fišera testu (Fisher’s exact test).
Kvalitatīvo interviju transkriptu analīzē tika apkopotas galvenās tendences par vecāku novērojumiem un izjūtām bērna saslimšanas laikā.
Rezultāti
Pētījumā tika iekļauti 66 pacienti vecumā no viena mēneša līdz 15 gadiem (mediānais vecums 38 mēneši), tostarp 31 zēns (47 %) un 35 meitenes (53 %). Intervijās piedalījās 59 mātes (mediānais vecums 33 gadi) un 6 tēvi (mediānais vecums 36 gadi). No pētījuma pacientiem 29 % (n = 19) tika izrakstīti no BKUS Neatliekamās palīdzības un observācijas nodaļas (NMPON) ambulatorajā un observācijas etapā, sešiem no viņiem netika veikti nekādi diagnostiskie izmeklējumi. Pārējie – 71 % (n = 47) – tika stacionēti kādā no BKUS profilu nodaļām, trīs bērni nelielu ārstēšanās laiku pavadīja BKUS Intensīvās terapijas nodaļā (ITN).
Pētījuma anketas tika saņemtas no visiem dalībniekiem. Četru pacientu vecāki kvalitatīvajās intervijās nepiedalījās – viena bērna vecāki nevēlējās, lai tiktu veikts sarunas audioieraksts, divu bērnu vecāki slimnīcā atradās reti un nebija pieejami intervijas veikšanai, viens ieraksts tika noraidīts tehnisku iemeslu dēļ.
25 bērniem (38 %) tika diagnosticētas SBI, tostarp viens meningīta, divi bakteriēmiju (Neiseria meningitidis un Streptococcus pneumoniae) un viens osteomielīta gadījums. Radioloģiski pneimonija tika apstiprināta 13 bērniem, septiņi bērni slimoja ar akūtu pielonefrītu, kā arī vienam pacientam tika diagnosticēts akūts mastoidīts ar sinus transversus, sinus sigmoideus un vena jugularis trombozi un sepsi.
41 bērnam (62 %) SBI netika atklāta, tie pārsvarā bija bērni ar vīrusu saslimšanām, kā arī ar bakteriālām infekcijām, kas neatbilda definētajiem SBI kritērijiem.
Analizējot ilgumu no slimības simptomu parādīšanās sākuma līdz brīdim, kad vecāki meklējuši medicīnisko palīdzību, tika novērots, ka bērnu vecāki, kuru bērniem attīstījās SBI, bija vērsušies pie ārsta salīdzinoši vēlāk (pārsvarā otrajā slimības diennaktī) nekā to bērnu vecāki, kuriem SBI neattīstījās (palīdzība biežāk tika meklēta pirmajā slimības diennaktī (sk. 1. att.).
Pētījumā iekļauto bērnu vecāki palīdzību vispirms meklējuši pārsvarā pie ģimenes ārsta (65,2 % gadījumu). Tika novērots, ka bērnu bez SBI vecāki salīdzinoši biežāk (19,5 % gadījumu) vispirms izvēlējušies izsaukt Neatliekamās medicīniskās palīdzības dienestu (NMPD) vai vērsties pēc palīdzības BKUS (9,8 %), apejot primārās aprūpes etapu, nekā to darījuši to bērnu vecāki, kuriem attīstījās SBI (attiecīgi 16 un 8 procentos gadījumu). Sīkāki dati par medicīniskās palīdzības meklēšanu atspoguļoti 2. attēlā.
Vecāku vērtējums par atšķirīgu slimības gaitu statistiski ticami biežāk bija saistīts ar SBI attīstīšanos saslimušajam bērnam (p = 0,02), šim rādītājam bija augsta jutība (87,5 %), taču zems specifiskums (41,0 %). Netika atklāta statistiski ticama SBI attīstīšanās saistība ne ar vecāku vērtējumu par smagāku slimības norisi (p = 0,20), ne arī ar kādu no specifiskajiem novērojumiem, par kuru esamību tika aptaujāti vecāki (sk. 1. tab.).
1. attēls. Slimības simptomu ilgums līdz medicīniskās palīdzības meklēšanai
Duration of symptoms before seeking medical care
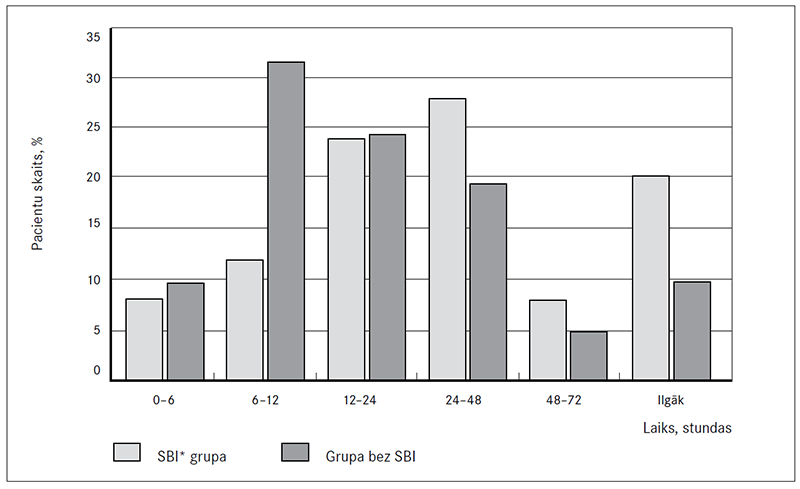
* SBI – smaga bakteriāla infekcija.
2. attēls. Veids, kādā pacientu vecāki medicīnisko palīdzību meklējuši vispirms
Type of medical care first sought by the parents
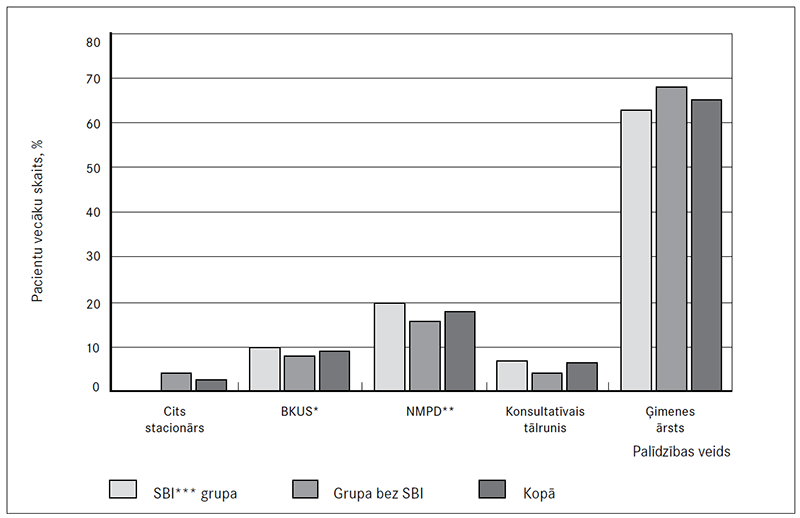
* BKUS – Bērnu klīniskā universitātes slimnīca;
** NMPD – Neatliekamās medicīniskās palīdzības dienests;
*** SBI – smaga bakteriāla infekcija.
1. tabula. Vecāku izvērtējuma un novērojumu jutība, specifiskums un diagnostiskās varbūtības izredžu attiecība (odds ratio) smagas bakteriālas infekcijas atpazīšanā
The sensitivity, specificity and diagnostic odds ratio in recognizing serious bacterial infection (parental concern and observations)
| Novērojums | Jutība, % | Specifiskums, % | OR (95% TI) | p vērtība |
|---|---|---|---|---|
| Atšķirīga slimības gaita | 87,5 | 41,0 | 4,87 (1,24–19,20) | 0,02 |
| Smagāka slimības gaita | 72,0 | 46,3 | 2,22 (0,76–6,46) | 0,20 |
| Bieža, sekla elpošana | 60,0 | 39,0 | 0,96 (0,35–2,65) | 1,00 |
| Stenēšana, vaidēšana | 40,0 | 75,6 | 2,07 (0,71–6,04) | 0,27 |
| Izmainīta ādas krāsa | 40,0 | 72,2 | 1,82 (0,63–5,23) | 0,29 |
| Atteikšanās no iemīļotajām aktivitātēm | 52,0 | 58,5 | 1,53 (0,56–4,16) | 0,45 |
| Raudulīgums | 44,0 | 63,4 | 1,362 (0,49–3,75) | 0,61 |
| Izmainīts raudāšanas veids | 28,0 | 85,4 | 2,27 (0,66–7,76) | 0,21 |
| Uzbudināmība | 36,0 | 80,5 | 2,32 (0,75–7,14) | 0,16 |
| Miegainība | 56,0 | 48,8 | 1,21 (0,45–3,29) | 0,80 |
| Samazināta apetīte | 84,0 | 26,8 | 1,93 (0,54–6,88) | 0,38 |
| Atteikšanās dzert | 52,0 | 58,5 | 1,53 (0,56–4,16) | 0,45 |
| Samazināta urinācija | 36,0 | 78,0 | 2,00 (0,67–6,02) | 0,26 |
Analizējot iemeslus, kāpēc vecāki sava bērna slimības gaitu raksturoja kā atšķirīgu no citām saslimšanas reizēm, tika konstatēta izteikta diference. SBI grupā vecāki vairāk uzsvēra, ka papildus paaugstinātai ķermeņa temperatūrai bērnam bijušas novērojamas tādas specifiskas pazīmes kā “mokošs klepus”, sāpes vai uzvedības izmaiņas. Vecāki nereti pauda viedokli, ka “varēja redzēt, ka bērnam ir grūti”, “mans bērns tikai gulēja, nekas viņu neinteresēja”, “kad paņēmu viņu rokās, man likās, ka viņai sāp, viņa ļoti raudāja”, “mamma zina, kā ir parasti un kā ir slikti”, “mans bērns parasti ir dzīvespriecīgs, jautrs, taču šobrīd viņš ir tāds nekāds”, “nav mūsu bērns”. No 18 vecākiem, kuri pauda viedokli par atšķirīgu slimības gaitu, šādas pazīmes tika atzīmētas 18 bērniem (72 %).
Grupā bērniem bez SBI vecāki biežāk savu bažu iemeslus pamatoja vai nu ar to, ka bērns iepriekš nebija īsti slimojis, vai arī ar bērna augsto ķermeņa temperatūru vai biežiem temperatūras kāpumiem (“man bija bail, ka nespēju kontrolēt sava bērna temperatūru”, “nesapratu, kas ar viņu notiek, kāpēc tāda temperatūra”). Specifiskas sūdzības vai uzvedības izmaiņas šajā grupā tika novērotas tikai pieciem no 25 (20 %) bērniem, kuru saslimšanas gaitu vecāki raksturoja kā atšķirīgu.
Uz jautājumu par to, cik ātri gadījumos, kad bērnam ir paaugstināta temperatūra, vecāki parasti meklē medicīnisko palīdzību, atbildes bija dažādas: 11,5 % no intervijas dalībniekiem pauda uzskatu, ka konsultēties nepieciešams nekavējoties, 32,4 % parasti konsultējoties ar ārstu pirmās diennakts laikā, 11,5 % to dara otrajā paaugstinātas temperatūras diennaktī, taču 43,9 % bērnu vecāku uzskatīja, ka nekomplicētos gadījumos palīdzību var meklēt arī tikai trešajā diennaktī vai vēlāk.
Vecāki, kuri meklēja medicīnas darbinieka palīdzību ātrāk, pārsvarā izteica vēlmi konsultēties, lai nepalaistu garām smagu saslimšanu, vai arī vēlējās ārsta padomu, lai “ārstētos pareizi”. Daļa to vecāku, kuri pēc palīdzības vērsās vēlāk, to pamatoja ar iepriekš iegūtu pieredzi un zināšanām, citi – ar ģimenes ārsta aizņemtību vai nepieejamību. Kāda bērna māte, kura strādā par medmāsu, pauda uzskatu, ka “agrāk medicīnisko palīdzību meklēt nebija jēgas, jo zēnam tikai ar temperatūru un galvassāpēm tiktu iedotas pretsāpju zāles, un tad viņu palaistu mājās (neatkarīgi no sūdzību intensitātes)”. Cita māte bērnam, kuram bija SBI, pauda savas bažas un vēlmi pēc steidzamas konsultācijas, tomēr “pieklājības pēc” gaidījusi akūto pacientu pieņemšanas stundu pie ģimenes ārsta. Taču bija vecāki, kas pauda negatīvu attieksmi pret agrīnu vēršanos pie mediķiem: “Neesmu no tām mātēm, kuras uzreiz skrien pie ārsta pie katra temperatūras pacēluma”; viena bērna māte atzina savu vēlmi iegūt padziļinātu sava bērna saslimšanas skaidrojumu kā stigmu: “Man vienmēr gribas visu pārlasīt internetā – kā jau “trakas mammas” uzvedas.”
Intervijā vecākiem tika lūgts izvērtēt, vai viņu viedoklis par bērna saslimšanu sakrita ar ārsta viedokli. Pārsvarā vecāki tiecās piekrist mediķiem, balstoties uz viņu profesionālo zināšanu pārākumu, taču deviņos (14 %) gadījumos vecāki atzīmēja, ka, viņuprāt, sākumā mediķi bērnu nav atbilstoši izvērtējuši un nav ņēmuši vērā viņu satraukumu. Viena no bērna ar SBI mātēm stāstīja: “Īstenībā man izklausījās, ka viņi (Neatliekamās medicīniskās palīdzības dienesta mediķi) ne īpaši uztver manas domas, ka bērns ir nopietni saslimis. Man ieteica pasēdēt un pavērot bērnu trīs dienas, jo tas ir normāli. Neuzstāja uz došanos uz slimnīcu, lai gan man likās, ka vajadzētu. Domāju – kā šīs trīs dienas tikšu galā.” Kāda cita māte nebija apmierināta ar ārsta skaidrojumu: “Ģimenes ārsts īsti nevarēja paskaidrot, kas manam bērnam kaiš. Nosūtīja pie speciālistiem, bet mums teica, ka bērnam ir vīruss.” Neapmierinātība ar primārās aprūpes ārsta skaidrojumu par slimības būtību un simptomiem bija iemesls palīdzības meklēšanai slimnīcā vēl divos citos gadījumos.
Pētījumā netika saskatītas atšķirības vecāku spējā agrīni atpazīt smagas infekcijas saviem bērniem saistībā ar viņu izglītības līmeni, kā arī nebija nozīmes bērnu skaitam ģimenē un pētījuma dalībnieka dzimšanas secībai ģimenē.
Diskusija
Atbilstoši literatūrā minētajam arī BKUS veiktajā pētījumā bērniem ar SBI vecāki statistiski ticami biežāk ziņoja par “atšķirīgu slimības gaitu” (Van den Bruel, 2005; Van den Bruel, 2007). Taču nozīmīgs bija arī to bērnu vecāku skaits, kuri pauda līdzīgas bažas un kuru bērniem SBI tomēr epizodes ietvaros neattīstījās. Tika novērots, ka biežs vecāku bažu iemesls ir paaugstināta temperatūra un neziņa par tās cēloni.
Tā sauktā drudža fobija pētīta gan kvalitatīvos, gan kvantitatīvos pētījumos. Pirmo reizi šāds termins medicīniskajā literatūrā minēts 1980. gadā, kad ASV zinātnieks aprakstīja vecāku nepamatotās bažas par smagām komplikācijām, kuras, pēc vecāku domām, bērnam var izraisīt drudzis (Schmitt, 1980). Aptaujājot vecākus par viņu uzskatiem par drudzi 20 gadus vēlāk, kāda cita pētnieku grupa konstatēja, ka vecāku uzskati nebija būtiski mainījušies – veicot 340 vecāku aptauju, 91 % pauda viedokli, ka drudzis var izraisīt bērnam bīstamus blakusefektus, 21 % domāja, ka tas var izraisīt smadzeņu bojājumu, bet 14 % – nāvi (Crocetti, 2001). Līdzīgi arī kādā kvalitatīvā pētījumā Austrālijā vecāki uzskatīja, ka drudzim ir nelabvēlīga ietekme uz bērna veselību un ka viņu pienākums un atbildība ir bērna paaugstināto temperatūru mazināt, taču, pieaugot vecāku pieredzei un uzklausot ārsta skaidrojumu par drudža cēloņiem un nozīmi organismā infekciju gadījumā, vecāku izpratne par drudzi padziļinājās un bažas par bērna stāvokli mazinājās (Walsh, 2007).
BKUS veiktajā pētījumā netika analizēti vecāku vispārējie uzskati par drudzi bērnam, bet var secināt, ka tas ir viens no faktoriem, kas vairo vecāku bažas bērna saslimšanas gadījumā, neatkarīgi no citiem slimības simptomiem, kuri varētu būt būtiski, lai laikus atpazītu SBI bērniem.
Pētījumā netika konstatēta tādu novērojumu kā miegainības, izteikta raudulīguma, stenēšanas un vaidēšanas, kā arī atteikšanās no iemīļotajām rotaļlietām saistība ar SBI attīstību, kas ir pretēji Beļģijā veiktajam kvalitatīvajam pētījumam (Van den Bruel, 2005), taču jāņem vērā, ka minētais Van den Bruelas pētījums bija retrospektīvs un tā populācija ietvēra tikai bērnus ar jau diagnosticētām SBI, bet netika pētīts šo novērojumu biežums bērniem ar drudzi un bez smagām infekcijām. Arī paātrināta elpošana, izmainīta ādas krāsa, samazināta apetīte, atteikšanās dzert un samazināta diurēze nebija saistāma ar SBI, pretēji sistemātiska literatūras apskata datiem (Van den Bruel, 2010). Tas varētu būt skaidrojams ar to, ka minētajā literatūras apskatā apkopoti pētījumi ar datiem, ko bija objektīvi dokumentējuši mediķi, nevis pauduši bērnu vecāki. Vecāku veikts bērna slimības simptomu izvērtējums kādā Apvienotās Karalistes pētījumā nesakrita ar pacientu šķirotājmāsas veikto izvērtējumu, un tam nebija ticamas saistības ar smagu infekciju diagnosticēšanu (Blacklock, 2011). Tādēļ jāatzīmē, ka šis vietējais pētījums ir savā ziņā pirmreizējs, jo vecāku viedoklis par konkrētu SBI pazīmju fiksēšanu saviem bērniem citviet nav pētīts.
Šajā pētījumā konstatēts, ka dažos gadījumos papildu faktors vecāku satraukumam bija apgrūtināta komunikācija ar veselības aprūpes speciālistiem. Dažus vecākus neapmierināja tas, ka ārsts sākotnēji nevarēja izskaidrot visu simptomu rašanos un infekcijas cēloni, tā radot vēlmi meklēt palīdzību vēl citur. Daži vecāki pauda viedokli, ka ārsts nav ņēmis vērā viņu satraukumu par bērnu un novērojumus, ka attiecīgā saslimšanas epizode atšķiras no pārējām un, pēc viņu domām, prasa papildu izmeklēšanu. Vecāku un ārstu saskarsmes nozīme vecāku bažu mazināšanā aprakstīta arī citur. Kādā kvalitatīvā pētījumā vecāki pauda viedokli, ka ārsta skaidrojums “tas ir tikai vīruss” nesniedza gaidīto mierinājumu, jo joprojām palika neziņa par to, kas tieši ir slimības izraisītājs un kāds ir sagaidāmās slimības ilgums. Vecāki pauda vēlēšanos gūt atbildes uz jautājumiem par vīrusu izraisītu saslimšanu gaitu, par simptomātisko medikamentu un antibiotiku darbības principiem, par to, kā atpazīt smagu saslimšanu bērnam un pēc kādiem principiem bērna veselības stāvokli izvērtē ārsts. Līdzīgi kā mūsu pētījumā, arī Kai un kolēģu pētījumā secināts, ka sniedzot tikai daļu no šīs informācijas, vecāki to bieži nespēj adekvāti interpretēt, tādējādi viņu bažas tikai vairojas (Kai, 1996). Citā pētījumā vecāki pauda savu bezspēcību un bailes aizskart ārsta autoritāti pat tad, kad viņiem likās, ka ārsts nav pietiekami novērtējis viņu bērna saslimšanas smagumu, tā novedot pie adekvātas palīdzības vēlīnas saņemšanas (Francis, 2011).
Pētījumā tika novērots, ka vecāki, kuru bērniem attīstījās SBI, palīdzību bija meklējuši salīdzinoši vēlāk nekā to bērnu vecāki, kuru bērni slimoja ar vieglāk noritošām infekcijām, par spīti tam, ka ne ģimenes ārsta pieejamību, ne sadarbību ar ģimenes ārstu viņi neraksturoja kā sliktāku salīdzinājumā ar vecākiem, kuru bērniem SBI neattīstījās. To varētu skaidrot ar vecāku individuālajām spējām izvērtēt bērna veselību vai uzskatiem par to, kad jāmeklē medicīniskā palīdzība, taču konkrēti dati par to pētījumā netika iegūti. Datu apstrādē netika arī izmantota informācija par nedēļas dienu, kurā bērns saslimis, kas varētu ietekmēt palīdzības meklēšanas veidu un ātrumu. Intervijās paustie atsevišķie viedokļi par agrīnas medicīniskās palīdzības meklēšanas stigmatizāciju vai uzskatīšanu par nepieklājīgu aprakstīti arī citā kvalitatīvā pētījumā, kurā vecāki dažos gadījumos atturējās no paātrinātas palīdzības meklēšanas, baidoties no mediķu vērtējuma, ka viņi uzvedas neadekvāti vai sūdzības pārspīlē (Francis, 2011).
Ņemot vērā augsto drudža fobiju Latvijas vecāku vidū, uzklausot vecāku izvērtējumu par drudža norisi bērniem, vairāk jāfokusējas uz citām SBI klīniskām pazīmēm, tā izvairoties no šī faktora dominējošās nozīmes vecāku izvērtējumā. Neapšaubāmi, medicīnas darbiniekiem jādomā par pārliecinošāka mierinājuma sniegšanu vecākiem saistībā ar drudzi bērnam un tā ietekmi uz bērna organismu. Savukārt ilgtermiņā noteikti veidojamas sabiedrību izglītojošas aktivitātes ar mērķi veicināt vecāku izpratni par drudzi.
Pētījuma ierobežojumi. Pētījuma galvenā priekšrocība ir pacientu prospektīva iekļaušana, taču jāņem vērā, ka notika nevis visaptveroša pacientu ar drudzi iekļaušana, bet gan iekļaušana “pēc pieejamības”, kas var samazināt pētījuma populācijas reprezentabilitāti. Tika pētīti vecāku novērojumi bērniem, kuri palīdzību meklēja Neatliekamās palīdzības nodaļā slimnīcā, tādējādi nebija iespējams izvērtēt to vecāku novērojumus un viedokli, kuru bērni ārstējās primārās aprūpes līmenī ar zemāku SBI prevalenci. Netika sekots līdzi bērnu veselības stāvoklim pēc izrakstīšanās no slimnīcas, tādējādi pastāv iespēja, ka kādam no bērniem, kas tika iekļauti grupā bez SBI, vēlāk smagas infekcijas saslimšanas epizodes ietvaros tomēr attīstījās.
Secinājumi
- Vecāku viedoklis un novērojumi par atšķirīgu slimības gaitu bērniem ar drudzi palielina smagas bakteriālas infekcijas iespēju, taču tas ir jādiferencē no drudža fobijas.
- Nav atklāta saistība starp atsevišķiem vecāku novērotajiem simptomiem un specifiskām uzvedības izmaiņām bērna saslimšanas laikā un SBI attīstīšanās iespējamību.
- Vecāku bažas par bērna saslimšanu rada ne tikai smagas infekcijas iespējamība, bet arī citi faktori: iepriekšēja pieredze un uzskati par bērnu ar drudzi aprūpi, komunikācija ar ārstu, kā arī uzskati par drudža bīstamību.
Pateicība
Pētījums izstrādāts projekta PERFORM (Personalizētā riska izpēte febrilu saslimšanu gadījumā, lai uzlabotu to ārstēšanu Eiropas Savienībā (Personalised Risk assessment in febrile illness to optimise Real-life Management across the European Union)), kā arī valsts pētījumu programmas “Biomedicīna sabiedrības veselībai (BIOMEDICINE)” projekta “Akūtu un hronisku slimību kompleksa izpēte bērniem diagnostikas un ārstēšanas algoritmu izstrādei slimnieku mirstības samazināšanai, dzīvildzes pagarināšanai, dzīves kvalitātes un sabiedrības veselības uzlabošanai” ietvaros.
Pateicība visiem līdzautoriem un projektu dalībniekiem par dalību pētījuma pacientu iekļaušanā.
Abstract
Role of Parental Concern and Observations in Early Recognition of Serious Bacterial Infections in Children with Fever
Fever in children is one of the most common reasons for visits to the emergency department. Although it is mostly caused by self-limiting viral illnesses, up to 22 % of children presenting with fever can have serous bacterial infections (SBI), which are still a significant cause of childhood mortality. Parental concern and impression that the “illness is different” has been reported as a strong “red flag” for recognising SBIs.
The aim of this study was to evaluate the significance of parental concern and specific signs and changes in child’s behaviour observed by parents in early recognition of SBIs.
Children with fever presenting to Children’s Clinical University Hospital in Riga, Latvia, were enrolled in a prospective observational study together with their parents. Parental views of the illness of the child as well as the data about their observations were assessed via survey and semi-structured qualitative interviews. The association between parental observations and the development of SBIs was analysed subsequently.
66 patients aged one month to 15 years were recruited in the study together with their parents. 25 (38 %) of the patients were diagnosed with SBIs. Parental impression of a “different illness” had a statistically significant association with the development of SBI (OR 4.87; 95 % CI 1.24–19.20; p = 0.02). None of the other assessed observations (rapid breathing, abnormal skin colour, moaning or grunting, avoidance of favourite activities, excessive crying, irritability, drowsiness, refusal of food and drinks, as well as decreased urination) were significantly associated with SBIs. In the interviews, parents expressed a significant concern about the child having fever itself. Their concerns were also increased by insufficient information on the child’s illness provided by healthcare professionals, as well as not taking their opinion into account when evaluating the severity of the child’s illness.
Parental concern impression of a “different illness” is a significant sign of possible serious bacterial infection in a febrile child. However, other factors have to be taken into account when evaluating parental concern, such as past experience in communication with health care professionals, and beliefs on the harmful effects of fever.
Literatūra
- Alpern, E. R., Stanley, R. M., Gorelick, M. H. et al. 2006. Epidemiology of a pediatric emergency medicine research network: the PECARN Core Data Project. Pediatric Emergency Care. 22(10), 689–699.
- Blacklock, C., Mayon-White, R., Coad, N. and Thompson, M. 2011. Which symptoms and clinical features correctly identify serious respiratory infection in children attending a paediatric assessment unit? Archives of Disease in Childhood. 96(8), 708–714.
- Bleeker, S. E., Moons, K. G. M., Derksen-Lubsen, G. et al. 2001. Predicting serious bacterial infection in young children with fever without apparent source. Acta Paediatrica. 90(11), 1226–1231.
- Boscia, C. M., Brian, M. C., Weiss, S. L. et al. 2016. Early Antibiotics in Pediatric Sepsis. Pediatric Evidence: The Practice-Changing Studies. Philadelphia: Wolters Kluwer.
- Crocetti, M., Moghbeli, N. and Serwint, J. 2001. Fever phobia revisited: have parental misconceptions about fever changed in 20 years? Pediatrics. 107(6), 1241–1246.
- Davis, T. 2013. NICE guideline: feverish illness in children–assessment and initial management in children younger than 5 years. Archives of Disease in Childhood-Education and Practice. 98(6), 232–235.
- Dellinger, R. P., Levy, M. M., Rhides a. et al. 2013. Surviving sepsis campaign: international guidelines for management of severe sepsis and septic shock: 2012. Critical Care Medicine, 41(2), 580–637.
- Francis, N. A., Crocker, J. C., Gamper, A. et al. 2011. Missed opportunities for earlier treatment? A qualitative interview study with parents of children admitted to hospital with serious respiratory tract infections. Archives of Disease in Childhood. 96(2), 154–159.
- Kai, J. 1996. Parents’ difficulties and information needs in coping with acute illness in preschool children: a qualitative study. BMJ. 313(7063), 987–990.
- Kerkhof, E., Lakhanpaul, M., Ray, S. et al. 2014. The predictive value of the NICE “Red Traffic Lights” in acutely ill children. PloS one. 9(3), e90847.
- Liu, L., Johnson, H. L., Cousens, S. et al. 2012. Global, regional, and national causes of child mortality: an updated systematic analysis for 2010 with time trends since 2000. The Lancet. 379 (9832), 2151–2161.
- Massin, M. M., Montesanti, J., Gerard, P. and Lepage, P. 2006. Spectrum and frequency of illness presenting to a pediatric emergency department. Acta Clinica Belgica. 61(4), 161–165.
- McCarthy, P. L., Sharpe, M. R., Spiesel, S. Z. et al. 1982. Observation scales to identify serious illness in febrile children. Pediatrics. 70(5), 802–809.
- Sands, R., Shanmugavadivel, D., Stephenson, T. and Wood, D. 2010. Medical problems presenting to paediatric emergency departments: 10 years on. Emergency Medicine Journal. 29(3), 379–382.
- Schmitt, B. D. 1980. Fever phobia: misconceptions of parents about fevers. American Journal of Diseases of Children. 134(2), 176–181.
- Singer, M. Deutschman, C. S. Seymour, C.W. et al. 2016. The third international consensus definitions for sepsis and septic shock (sepsis-3). JAMA, 315(8), 801–810.
- Thompson, M., Van den Bruel, A., Verbakel, J. et al. 2012. Systematic review and validation of prediction rules for identifying children with serious infections in emergency departments and urgent-access primary care. IHR Health Technology Assessment programme: Executive Summaries. 16(15), 1–100.
- Van den Bruel, A., Hall, H., Aertgeerts, B. et al. 2007. Signs and symptoms for diagnosis of serious infections in children: a prospective study in primary care. British Journal of General Practice. 57(540), 538–546.
- Van den Bruel, A., Bruyninckx, R., Vermeire, E. et al. 2005. Signs and symptoms in children with a serious infection: a qualitative study. BMC family practice. 6(1), 36.
- Van den Bruel, A., Haj-Hassan, T., Thompson, M. et al. 2010. Diagnostic value of clinical features at presentation to identify serious infection in children in developed countries: a systematic review. The Lancet. 375(9717), 834–845.
- Walsh, A., Edwards, H. and Fraser, J. 2007. Influences on parents’ fever management: beliefs, experiences and information sources. Journal of Clinical Nursing. 16(12), 2331–2340.
- Wolfe, I., Macfarlane, A., Donkin, A. et al. 2014. Why children die: death in infants, children and young people in the UK. Part A. London: Royal College of Paediatrics and Child Health.