Pacientu subjektīvā un objektīvā stāvokļa izvērtējums pirms un pēc koronāro artēriju šuntēšanas vai aortas vārstuļa protezēšanas operācijām
Kopsavilkums
Ievads. Mūsdienās arvien lielāka uzmanība tiek pievērsta ne tikai medicīnisko procedūru kvalitātei un drošībai, bet arī pacientu apmierinātībai un dzīves kvalitātei. Koronāro artēriju šuntēšana un aortālā vārstuļa protezēšana ir vienas no biežākajām kardioķirurģiskajām operācijām, kas ir saistītas ar ķirurģisko iejaukšanos un vispārējo anestēziju.
Darba mērķis, materiāls un metodes. Salīdzināt pacientu subjektīvo un objektīvo veselības stāvokli pirms un pēc koronāro artēriju šuntēšanas vai aortas vārstuļa protezēšanas operācijas.
Pētījumā tika iekļauti pacienti, kuri tika operēti Latvijas Kardioloģijas centrā laikposmā no 2013. gada augusta līdz 2014. gada jūnijam. Šiem pacientiem tika indicēta koronāro artēriju šuntēšanas vai aortālā vārstuļa protezēšanas operācija mākslīgās asinsrites apstākļos.
Šis ir prospektīvs pētījums, kurā pacienti, kam paredzēta minētā operācija, tiek preoperatīvi izvērtēti pēc iekļaušanas kritērijiem un intervēti, izmantojot MLHFQ (Minnesota Living With Hearth Failure Questionnaire) anketu, kā arī veic sešu minūšu iešanas testu (6MWT). Trīs mēnešus pēc operācijas pacienti atkal tiek izvērtēti un intervēti, turklāt iegūtie dati tiek salīdzināti ar preoperatīvo rezultātu. Datu apkopošanai un aprēķiniem izmantota IBM SPSS Statistics 20 programma.
Rezultāti. Pētījumā piedalījās 70 pacienti. Koronāro artēriju šuntēšanas operācijas (KAŠ) grupā bija 39 pacienti, aortālā vārstuļa protezēšanas operācijas (AVP) grupā – 31 pacients. KAŠ grupā vidējais pacientu vecums bija 66,33 ± 8,49 gadi, savukārt AVP grupā – 61,41 ± 12,87 gadi. KAŠ grupā vidējā noietā distance 6MWT preoperatīvi bija 380,54 ± 103,81 m, AVP grupā – 388,87 ± 123,37 m. MLHFQ punktu skaits preoperatīvi KAŠ grupā bija 33,72 ± 18,92, AVP grupā – 35,62 ± 22,18 punkti. KAŠ grupā vidējā noietā distance 6MWT postoperatīvi bija 459,74 ± 89,83 m, AVP grupā – 426,89 ± 119,13 m. MLHFQ punktu skaits postoperatīvi KAŠ grupā bija 24,91 ± 18,74, AVP grupā – 23,17 ± 13,40 punkti.
Secinājumi.
- Apsekojot pacientus trīs mēnešus pēc ķirurģiskās operācijas, tika konstatēts, ka viņu stāvoklis abās operāciju grupās ir uzlabojies.
- Pilnvērtīgi izvērtēt pētījumu rezultātus apgrūtina pacientu vecums un blakusslimības.
- Abas metodes – 6MWT un MLHFQ – ir uzskatāmas par objektīviem rādītājiem, izvērtējot pacientus pirms un pēc operācijas.
Ievads
Mūsdienās, izvērtējot jebkuru medicīnisko procedūru, arvien lielāka nozīme jāvelta pacienta dzīves kvalitātei kā rādītājam. Izvērtēt dzīves kvalitāti pēc ķirurģiski veiktas sirds operācijas ir īpaši svarīgi, jo kā alternatīva var tikt lietotas mazāk invazīvas procedūras, piemēram, perkutānā koronārā intervence (PCI), transkatetrālā aortālā vārstuļa implantācija (TAVI).
Minētā problēma ir aktuāla arī tāpēc, ka biežākais nāves cēlonis Latvijā un attīstītajās pasaules valstīs joprojām ir sirds un asinsvadu slimības (774,9 gadījumi uz 100 000 iedzīvotāju). Visizplatītākā kardiovaskulārā slimība (47 %) nāves cēloņu struktūrā ir koronārā sirds slimība [Ērglis, 2009]. PCI ieņem nozīmīgu vietu koronārās sirds slimības ārstēšanā, taču koronāro artēriju šuntēšana joprojām ir kā zelta standarts ar stabilām indikācijām, kas saistīts ar labākiem ilgtermiņa rezultātiem un, iespējams, pilnīgāku miokarda revaskularizāciju.
2013. gadā tika publicēti pētījuma SYNTAX piecu gadu rezultāti, kuros salīdzināta koronāro artēriju šuntēšanas operācija un perkutānā koronārā intervence pacientiem ar trīs artēriju un / vai kreisās koronārās artērijas stumbra slimību. Pētījuma rezultāti parādīja, ka lielāka mirstība un atkārtotas miokarda revaskularizācijas nepieciešamība ir pacientu grupā, kurai tika veikta PCI, salīdzinot ar koronāro artēriju šuntēšanas operāciju, tāpēc šai pacientu grupai ķirurģija tiek uzskatīta par labāku un drošāku metodi [Mohr, 2013].
Populācijai novecojot, kā viena no biežākajām vārstuļu kaitēm minama aortālā vārstuļa iekaisīgi deģeneratīvā kalcifikācija. Nozīmīgas aortālās stenozes prevalence populācijā, kas vecāka par 65 gadiem, ir 2–7 % [Iung, 2003]. Kā standarta metode aortālā vārstuļa stenozes vai mazspējas ārstēšanā tiek piedāvāta aortas vārstuļa protezēšana ar mehānisku protēzi vai bioprotēzi, taču kā alternatīva gados veciem pacientiem vai pacientiem ar nopietnām blakusslimībām tiek piedāvāta TAVI. Kopš 2009. gada Latvijā arī veic TAVI. Pirmo aortālā vārstuļa perkutāno implantāciju veica 2002. gadā Alēns Kribjē (Alain Cribier) [Cribier, 2002]. Līdz 2014. gada jūlijam Latvijā veiktas 144 TAVI operācijas.
Paula Stradiņa Klīniskās universitātes slimnīcas Sirds ķirurģijas centrā 2013. gadā tika izdarītas 354 izolētas koronāro artēriju šuntēšanas un izolētas 232 aortālā vārstuļa protezēšanas operācijas mākslīgās asinsrites apstākļos.
Darba mērķis
Noskaidrot un salīdzināt pacientu subjektīvo un objektīvo veselības stāvokli pirms koronāro artēriju šuntēšanas vai aortas vārstuļa protezēšanas operācijas un trīs mēnešus pēc tās.
Materiāls un metodes
Pētījums ir saskaņots un apstiprināts Paula Stradiņa Klīniskās universitātes slimnīcas Klīniskās izpētes ētikas komitejā.
Pētījumā tika iekļauti 70 Sirds ķirurģijas centrā operētie pacienti laikposmā no 2013. gada augusta līdz 2014. gada jūnijam. Šiem pacientiem tika indicēta izolēta koronāro artēriju šuntēšanas vai izolēta aortālā vārstuļa protezēšanas operācija mākslīgās asinsrites apstākļos. Pētījumam tika izvēlēti pacienti, kuriem bija paredzēts veikt plānveida sirds operāciju. Pētījumā nepiedalījās pacienti, kuru preoperatīvais stāvoklis padarītu bīstamu, apgrūtinātu vai neiespējamu sešu minūšu iešanas testu (6MWT) veikšanu, kā arī tie, kuri atteiktos no piedalīšanās pētījumā. Izslēgšanas kritēriji bija fiziska nespēja vai ierobežojums veikt 6MWT, hroniskas sirds mazspējas IV funkcionālā klase pēc NYHA (New York Heart Association) klasifikācijas, nopietnas blakusslimības un kognitīvie traucējumi. Visi pacienti tika informēti par pētījumu un piekrita piedalīties tajā.
Pēc dizaina šis ir prospektīvs pētījums, kurā pacienti, kam paredzēta konkrēta operācija, tiek preoperatīvi intervēti, izmantojot MLHFQ (Minnesota Living With Hearth Failure Questionnaire), un veic sešu minūšu iešanas testu. Trīs mēnešus pēc operācijas pacienti atkārto iepriekšminēto un gūtie dati tiek salīdzināti ar preoperatīvo rezultātu. Ar MLHFQ anketas 21 jautājuma palīdzību tiek izvērtēts, cik lielā mērā sirdskaite ietekmē pacienta dzīves kvalitāti, jo anketā ir jautājumi par fizisko, garīgo un sociālo aspektu. Anketa arī iepriekš diezgan plaši ir tikusi lietota, pētot sirds mazspējas slimniekus. Tā ir vienkārša, tomēr dod labu priekšstatu, kā pacienta slimība ietekmē viņa dzīves kvalitāti. Anketa tika tulkota gan latviešu, gan krievu valodā.
6MWT ir vienkāršs tests ar minimāliem riskiem, kas ir ticis plaši izmantots pasaulē, lai izvērtētu plaušu vai sirds funkcijas ietekmi uz pacienta fizisko stāvokli. Pirms testa pacients tika informēts par tā norisi un mērķi noiet pēc iespējas lielāku distanci sešu minūšu laikā. Pētījumam tika izmantots 42 metru garš iekštelpu gaitenis, un testa laikā pacients tika uzraudzīts.
Datu statistiskai apstrādei izmantota IBM SPSS Statistics 20 programma. Lai salīdzinātu pacientu datus pirms un pēc operācijas, izmantots t-tests saistītām paraugkopām. Korelāciju analīzei izmantota Pīrsona korelācijas metode. Datu skaitliskās vērtības atainotas kā vidējais aritmētiskais ± standartnovirze vai 95 % ticamības intervāls.
Rezultāti
Koronāro artēriju šuntēšanas (KAŠ) grupā pētījumā piedalījās 39 pacienti, savukārt aortālā vārstuļa protezēšanas (AVP) grupā – 31 pacients. To vidējais vecums bija attiecīgi 66,33 un 61,41 gads. AVP grupā tika iekļauti arī pacienti ar iedzimtu divviru aortālo vārstuli, kura gadījumā sirdskaite manifestējas ievērojami ātrāk nekā normālu vārstuļa viru idiopātiskas deģenerācijas un kalcinozes gadījumā; viņu vidējais vecums bija 50,14 gadi (sk. 1. un 2. tab.).
Tika apkopotas pacientu blakusslimības un kaitīgie ieradumi, no kuriem biežākās bija arteriālā hipertensija un cukura diabēts (sk. 3. tab.).
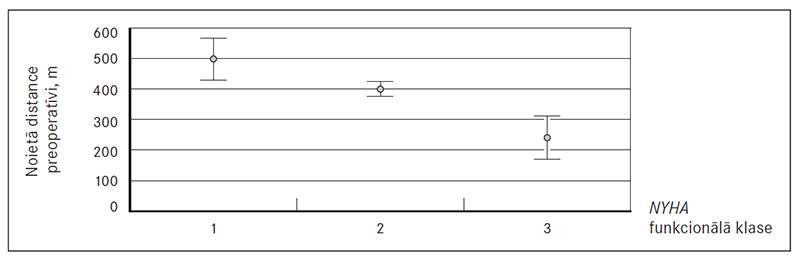
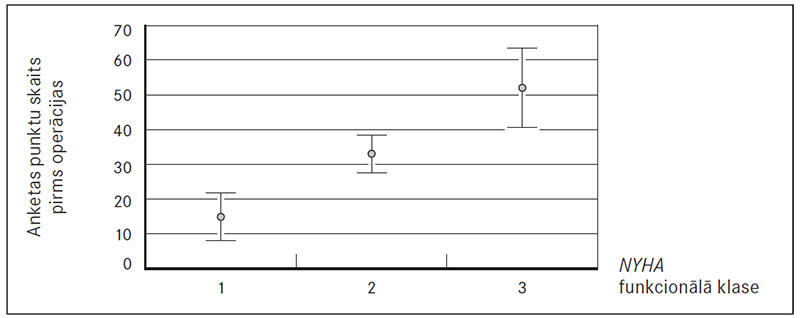
KAŠ grupā 18 pacientiem no 39 pacientiem iepriekš anamnēzē bijis miokarda infarkts. Šajā grupā bija arī 8 smēķētāji, no kuriem 5 iepriekš bijis miokarda infarkts. Izvērtējot 6MWT un MLHFQ vidējos preoperatīvos rezultātus (sk. 1. un 2. att.), tika novērtēta to korelācija ar hroniskas sirds mazspējas NYHA funkcionālo klasi. 6MWT novēroja vidēji ciešu, negatīvu korelāciju (r = −0,614). MLHFQ punktu skaitam novēroja pozitīvu, vidēji ciešu korelāciju (r = 0,463).
1. tabula. Pacientu, kam veikta koronāro artēriju šuntēšana, raksturojums, vidējā vērtība ± standartnovirze / CABG patient characteristics, mean values ± standard deviation
| Klīniskie raksturlielumi | Vērtība |
|---|---|
| Pacientu skaits, n | 39 |
| Sieviešu skaits, n | 12 |
| Vīriešu skaits, n | 27 |
| Vidējais vecums, gadi | 66,33 ± 8,49 |
| NYHA klasifikācijas funkcionālā klase: | |
| I | 2 |
| II | 30 |
| III | 7 |
| Ķermeņa masas indekss, kg/m2 | 30,14 ± 4,68 |
| Vidējā sešu minūšu iešanas testa distance preoperatīvi, m | 380,54 ± 103,81 |
| Vidējā sešu minūšu iešanas testa distance postoperatīvi, m | 459,74 ± 89,83 |
| Vidējais MLHFQ anketas punktu skaits preoperatīvi | 33,72 ± 18,92 |
| Vidējais MLHFQ anketas punktu skaits postoperatīvi | 24,91 ± 18,74 |
| Vidējā kreisā kambara izsviedes frakcija, % | 58,97 ± 6,59 |
NYHA – New York Heart Association, MLHFQ – Minnesota Living With Hearth Failure Questionnaire.
2. tabula. Pacientu, kam veikta aortālā vārstuļa protezēšana, raksturojums, vidējā vērtība ± standartnovirze / AVR patient characteristics, mean values ± standard deviation
| Klīniskie raksturlielumi | Vērtība |
|---|---|
| Pacientu skaits, n | 31 |
| Sieviešu skaits, n | 13 |
| Vīriešu skaits, n | 18 |
| Vidējais vecums, gadi | 61,41 ± 12,87 |
| NYHA klasifikācijas funkcionālā klase: | |
| I | 5 |
| II | 22 |
| III | 4 |
| Ķermeņa masas indekss, kg/m2 | 28,40 ± 5,70 |
| Vidējā sešu minūšu iešanas testa distance preoperatīvi, m | 388,87 ± 123,37 |
| Vidējā sešu minūšu iešanas testa distance postoperatīvi, m | 426,89 ± 119,13 |
| Vidējais MLHFQ anketas punktu skaits preoperatīvi | 35,62 ± 22,18 |
| Vidējais MLHFQ anketas punktu skaits postoperatīvi | 23,17 ± 13,40 |
| Vidējā kreisā kambara izsviedes frakcija, % | 59,38 ± 7,09 |
NYHA – New York Heart Association, MLHFQ – Minnesota Living With Hearth Failure Questionnaire.
3. tabula. Pacientu biežākās blakusslimības un ieradumi / Most common comorbidities and habits in each group of patients
| Blakusslimības un ieradumi | Koronāro artēriju šuntēšanas grupas pacienti, n | Aortālā vārstuļa protezēšanas grupas pacienti, n |
|---|---|---|
| Mirdzaritmija | 3 | 3 |
| Hroniska obstruktīva plaušu slimība | 3 | 1 |
| Arteriālā hipertensija | 32 | 22 |
| Cukura diabēts | 7 | 1 |
| Miokarda infarkts anamnēzē | 18 | 0 |
| Smēķēšana | 8 | 4 |
1. attēls. Korelācija starp vidējo noieto distanci un hroniskas sirds mazspējas NYHA funkcionālo klasi, attēlotas vidējās vērtības ar 95 % ticamības intervālu / Correlation between mean 6MWT distance and chronic heart failure NYHA classes, with 95 % confidence interval
Visiem pacientiem trīs mēnešus pēc operācijas bija paredzēta kontroles vizīte, kuras laikā tika atkārtots 6MWT un MLHFQ anketa. Tika salīdzināti pacientu rezultāti pirms un pēc operācijas. Abās pētījuma pacientu grupās bija vērojama gan 6MWT, gan MLHFQ anketas rezultātu uzlabošanās.
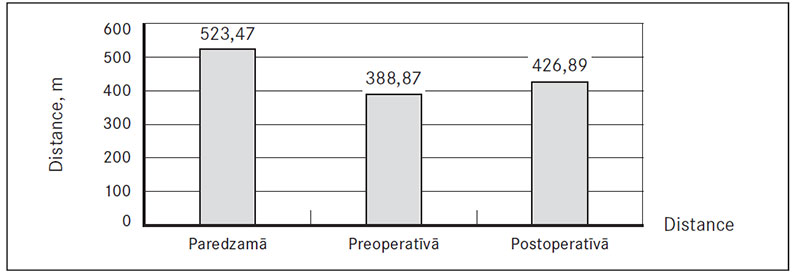
6MWT rezultātos tika salīdzinātas trīs distances – paredzamā 6MWT distance, kuras aprēķins tika veidots no speciāli izstrādātas formulas, ar kuru nosaka, kāds būtu 6MWT normas rezultāts indivīdam, ņemot vērā pacienta dzimumu, vecumu, augumu un svaru [Enright, 1998]; preoperatīvi noteiktā distance un postoperatīvi noteiktā distance. No gūtajiem rezultātiem (sk. 3. un 4. att.) redzams, ka preoperatīvi noietā vidējā distance AVP un KAŠ grupā ir mazāka no paredzamās noietās distances, kas norāda uz iegūtās sirdskaites radīto fizisko ierobežojumu. Izvērtējot vidējo noieto distanci 6MWT pēc trīs mēnešiem, var novērot rezultātu uzlabošanos, kas liecina, ka pēc šī laikposma pacients ir fiziski atguvies no ķirurģiskās traumas, turklāt rezultāti ir labāki par preoperatīvi uzrādītajiem.
2. attēls. Korelācija starp vidējo anketas punktu skaitu un hroniskas sirds mazspējas NYHA funkcionālo klasi, attēlotas vidējās vērtības ar 95 % ticamības intervālu / Correlation between mean MLHFQ points and chronic heart failure NYHA classes, with 95 % confidence interval
3. attēls. Aortālā vārstuļa protezēšanas pacientu sešu minūšu iešanas testa vidējais rezultāts / AVR patient 6MWT results, mean distance
4. attēls. Koronāro artēriju šuntēšanas pacientu sešu minūšu iešanas testa vidējais rezultāts / CABG patient 6MWT results, mean distance
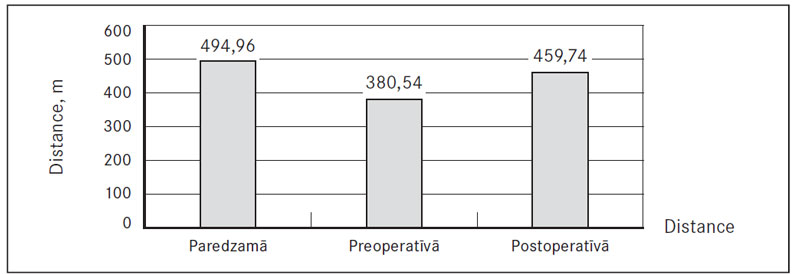
Līdzīgi rezultātu uzlabošanās bija vērojama pacientu dzīves kvalitātes rādītājā – MLFHQ anketā (sk. 1. un 2. tab.). Pēc trīs mēnešiem punktu skaits bija samazinājies no preoperatīvā punktu skaita gan AVP, gan KAŠ pacientu grupā. AVP pacientu grupā 6MWT rezultāts uzlabojās no 388,87 ± 123,37 m preoperatīvi uz 426,89 ± 119,13 m postoperatīvi (p < 0,001). KAŠ pacientu grupā 6MWT rezultāts uzlabojās no 380,54 ± 103,81 m preoperatīvi uz 459,74 ± 89,83 m postoperatīvi (p < 0,001). MLHFQ punktu skaits AVP grupā samazinājās no 35,62 ± 22,18 preoperatīvi uz 23,17 ± 13,40 punktiem postoperatīvi (p < 0,006). MLHFQ punktu skaits KAŠ grupā samazinājās no 33,72 ± 18,92 preoperatīvi uz 24,91 ± 18,74 punktiem postoperatīvi (p < 0,008).
Diskusija
Šajā pētījumā tika vērtētas pacienta fiziskā stāvokļa un dzīves kvalitātes rādītāja izmaiņas pirms operācijas un trīs mēnešus pēc tās. Literatūrā ir maz pētījumu par pacientu dzīves kvalitāti pēc sirds operācijas, pārsvarā dominē tikai izdzīvotības rādītājs. To apstiprina arī veiktais publikāciju apkopojums, kurā analizētas 29 publikācijas par pacientu dzīves kvalitāti laikposmā no 2004. līdz 2010. gadam [Noyeza, 2011]. Tāpat ir maz datu, kuros tiktu izvērtēta un salīdzināta pacienta dzīves kvalitāte pirms un pēc operācijas.
Dzīves kvalitāte ir subjektīvs rādītājs – tās izvērtējums katram pacientam atšķiras atkarībā no tā, ko pacients sagaida kā rezultātu pēc operācijas, tāpēc jo svarīgāk ir izvērtēt dzīves kvalitāti katram pacientam salīdzinoši laikā. Lai gūtu pēc iespējas izsmeļošāku atbildi par dzīves kvalitātes izmaiņām laikā, būtu nepieciešams pacientus apsekot vairākas reizes, ne tikai vienu reizi pēc trīs mēnešiem. Tomēr praktiski tas būtu grūti veicams, jo pacientiem trīs mēnešus postoperatīvi ir paredzēta tikai viena kontroles vizīte.
Kā pacienta fiziskā stāvokļa rādītājs kalpoja sešu minūšu iešanas tests, ko pasaulē plaši lieto, lai izvērtētu hroniskas sirds mazspējas slimnieku funkcionālos rādītājus [Guyatt, 1985]. Rēķinot vidējo noieto attālumu, pacientiem rezultāti uzlabojās, salīdzinot ar vidējo noieto preoperatīvo rezultātu. Tas liecina, ka trīs mēneši pēc sirds operācijas ir laiks, kad pacients var pilnvērtīgi atgriezties ikdienas dzīvē. Arī 6MWT būtu vērtīgi veikt pacientiem turpmākajā atveseļošanās posmā.
Kā limitējošs faktors pētījumā bija pacientu blakusslimības, jo nereti sirdskaite kombinējas ar kādu citu slimību, tāpēc pacients neatbilst kritērijiem, lai tiktu iekļauts pētījumā. Turklāt nereti pacientu skaits ir mazs.
Ar šo pētījumu gribam sniegt skatījumu par ķirurģiskās procedūras nozīmīgo lomu un priekšrocībām iegūto sirdskaišu ārstēšanā. Šo pētījumu virzienu plānots turpināt nākotnē, kā arī paplašināt ar pacientiem, kuriem paredzēts veikt perkutānu koronāru intervenci, lai varētu salīdzināt izmaiņas dzīves kvalitātē un citos rādītājos ar KAŠ preoperatīvi un dažādos laikposmos postoperatīvi.
Secinājumi
- Apsekojot pacientus trīs mēnešus pēc ķirurģiskās operācijas, tika konstatēts, ka viņu stāvoklis abās operāciju grupās ir uzlabojies.
- Pilnvērtīgu pētījumu rezultātu izvērtējumu apgrūtina pacientu vecums un blakusslimības.
- Abas metodes – sešu minūšu iešanas tests un MLHFQ anketa – uzskatāmas par objektīviem rādītājiem, izvērtējot pacientus pirms un pēc operācijas.
Abstract
Improvement of Quality of Life after Coronary Artery Bypass Grafting and Aortic Valve Replacement Procedures
Quality of life (QoL) is one of the major aspects evaluating success of any medical procedure. Coronary artery bypass grafting (CABG) and aortic valve replacement (AVR) operations are one of the most commonly performed cardiac surgeries associated with major surgical trauma and general anaesthesia.
The aim of this study was to compare CABG and AVR patients’ physical condition and quality of life before and after surgery.
70 patients were included in the study. All patients were divided into two groups: those who were undergoing elective AVR, and those who were undergoing elective CABG. Surgeries were performed using a cardiopulmonary bypass. To evaluate patients’ physical condition and QoL, six-minute walk test (6MWT) and Minnesota Living with Heart Failure Questionnaire (MLHFQ) were used. These tests were performed twice: before surgery and three months after it, the results were compared. For data statistical analysis, IMB SPSS Statistics 20 program was used.
Preoperative results in the AVR group were as follows: mean 6MWT distance was 388.87 ± 123.37 metres and mean MLHFQ points were 35.62 ± 22.18; in the CABG group – mean 6 MWT distance was 380.54 ± 103.81 metres and mean MLHFQ points were 33.72 ± 18.92. In comparison, postoperative results in the AVR group were as follows: mean 6MWT distance was 426.89 ± 119.13 metres and mean MLHFQ points were 23.17 ± 13.40; in the CABG group – mean 6 MWT distance was 459.74 ± 89.83 metres and mean MLHFQ points were 24.91 ± 18.74.
Despite surgical trauma, in a three-month follow-up visit patients’ physical condition and QoL revealed improvement.
Literatūra
- Ērglis A., Dzērve V., Bērziņa V. u. c. Jaunu sirds un asinsvadu slimību agrīnās diagnostikas, profilakses un ārstēšanas metožu izstrāde // Latvijas iedzīvotāju dzīvildzi un dzīves kvalitāti apdraudošās slimības, 2009, 17.–31. lpp.
- Kalvelis A. Kardioloģija. Informācijas materiāli. Rīga: Rīgas Stradiņa universitāte, 2014, 167. lpp.
- Cribier A., Eltchaninoff H., Bash A., et al. Percutaneous transcatheter implantation of an aortic valve prosthesis for calcific aortic stenosis // http://circ.ahajournals.org/content/106/24/3006.full (sk.12.06.2014).
- Enright P. L., Sherrill D. L. Reference equations for the six-minute walk in healthy adults // Am J Respir Crit Care Med, 1998; 158: 1384–1387.
- Goyal T. M., Idler E. L., Krause T. J., Contrada R. J. Quality of life following cardiac surgery: Impact of the severity and course of depressive symptoms // http://www.rci.rutgers.edu/~contrada/Goyal%202005.pdf (sk. 08.06.2014.).
- Guyatt G. H., Sullivan M. J., Thompson P. J., et al. The 6-minute walk: a new measure of exercise capacity in patients with chronic heart failure // Can Med Assoc J, 1985; 132: 919–923.
- Huber C. H., Goeber V., Berdat P., et al. Benefits of cardiac surgery in octogenarians – a postoperative quality of life assessment // Eur J Cardiothorac Surg, 2007; 31: 1099–1105.
- Iung B., Baron G., Butchart E. G., et al. A prospective survey of patients with valvular heart disease in Europe: The Euro Heart Survey on Valvular Heart Disease // http://eurheartj.oxfordjournals.org/content/24/13/1231.full (sk. 12.06.2014.).
- Kurfirst V., Mokráček A., Krupauerová M., et al. Health-related quality of life after cardiac surgery – the effects of age, preoperative conditions and postoperative complications // http://www.cardiothoracicsurgery.org/content/9/1/46 (sk. 08.06.2014.).
- Lee D. T., Yu D. S., Woo J., Thompson D. R. Health-related quality of life in patients with congestive heart failure // Eur J Heart Fail, 2005; 7: 419–422.
- Mohr F. W., Morice M. C., Kappetein A. P., et al. Coronary artery bypass graft surgery versus percutaneous coronary intervention in patients with three-vessel disease and left main coronary disease: 5-year follow-up of the randomised, clinical SYNTAX trial // Lancet, Feb 23 2013; 381: 629–638.
- Nainggolan L. Surgery Is Best for Most Patients, Final SYNTAX Data Confirm // http://www.medscape.com/viewarticle/773741 (sk. 08.06.2014.).
- Noyeza L., de Jagera M. J., Athanasios L. P. Quality of life after cardiac surgery: underresearched research // Interactive CardioVascular and Thoracic Surgery, 2011; 13: 511–515.
- Santos J. J. A., Brofman P. R. S. Six-minute walk test and quality-of-life in heart failure. A correlative study with a Brazilian sample // Insuficiencia Cardiaca, 2008; 3 (2): 72–75.
- Taillefer M. C., Dupuis G., Hardy J. F., LeMay S. Quality of life before and after heart valve surgery is influenced by gender and type of valve // http://www.ncbi.nlm.nih.gov/pubmed/16022069 (sk. 08.06.2014.).
- University of Minnesota. Minnesota Living With Heart Failure Questionnaire // http://license.umn.edu/technologies/94019_minnesota-living-with-heart-failure-questionnaire (sk. 08.06.2014.).